Ventajas de la radioterapia sin tatuajes con inspiración profunda mantenida
La radioterapia como tratamiento adjunto después de la cirugía en pacientes con cáncer de mama está ampliamente aceptada entre médicos como el estándar de tratamiento recomendado. Además de mejorar las tasas de control locorregional, la radioterapia puede reducir el riesgo de mortalidad relacionada con el cáncer de mama en comparación con aquellas pacientes que solo se someten a cirugía.1,2
Sin embargo, como ocurre con la mayoría de las aplicaciones de la radioterapia, en el cáncer de mama esta no está exenta de efectos adversos o complicaciones iatrogénicas.1,2
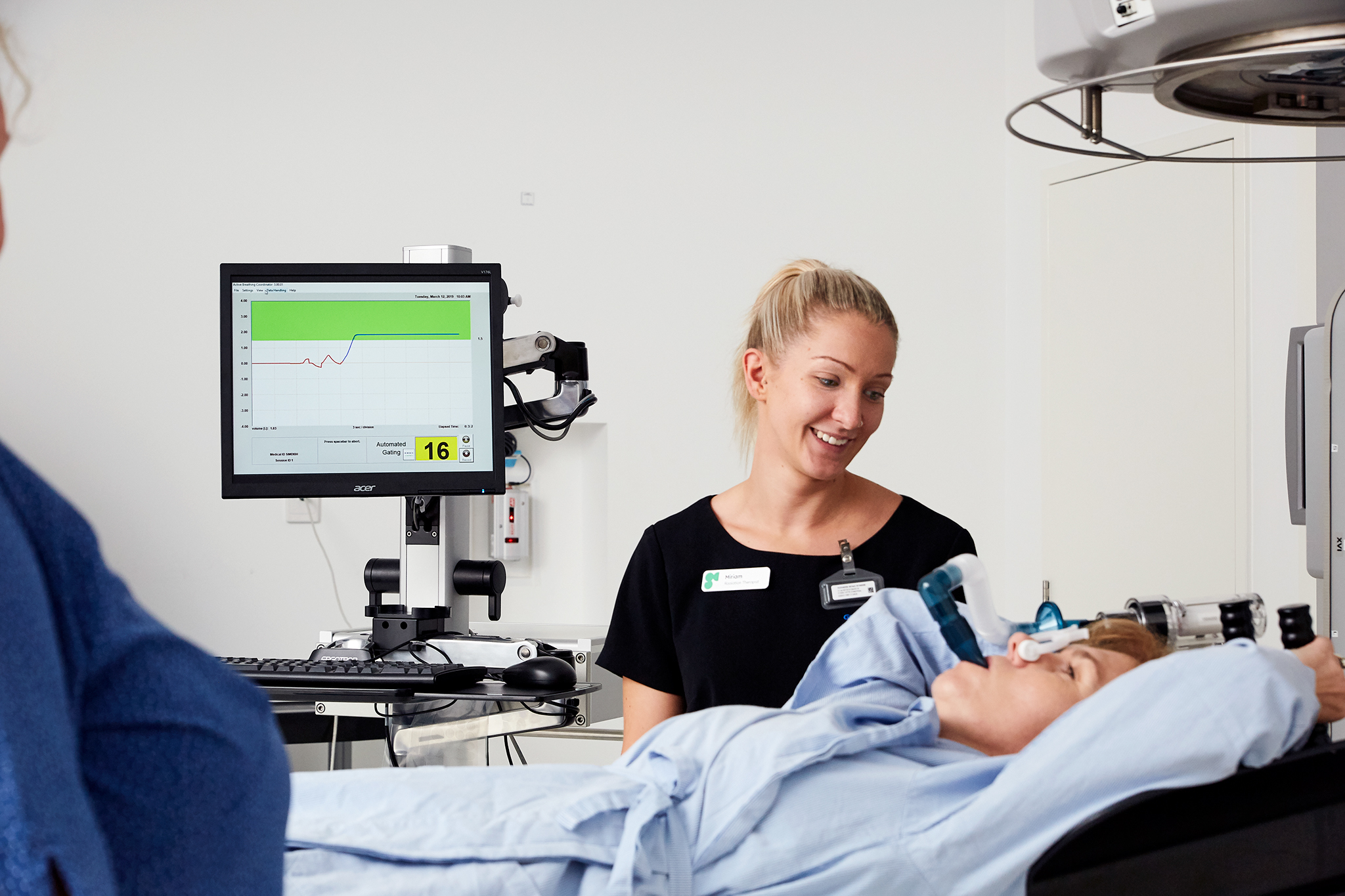
La inspiración profunda mantenida (DIBH, por sus siglas en inglés) se introdujo como estrategia para minimizar la irradiación a los órganos próximos a la mama.1,2
Además, los métodos de posicionamiento de la paciente durante la radioterapia con DIBH permiten a los médicos dejar atrás las históricas marcas de tatuajes permanentes y emplear sistemas sin tatuajes, lo que reduce la carga emocional en las supervivientes de cáncer.3
La técnica de la inspiración profunda mantenida
La DIBH durante la radioterapia ofrece un beneficio significativo en el tratamiento del cáncer de mama, particularmente con respecto a la mortalidad y morbilidad cardíaca.1,2 Los datos clínicos son limitados, ya que la toxicidad cardíaca de la irradiación está sujeta a un período de latencia prolongado. Sin embargo, la comparación de datos de los parámetros de dosis cardíaca sugiere que la DIBH puede mejorar significativamente las dosis medias en el corazón y la arteria descendente izquierda (LAD), con estudios que indican que la dosis media en el corazón puede reducirse hasta en un 67 % y la dosis media en la LAD hasta en un 73%.2 Dado que el riesgo relativo de cardiopatía isquémica puede disminuir en un 7,4% por cada 1Gy de disminución de la dosis cardíaca media7, no podemos decir que esto carezca de importancia clínica.
La premisa de la DIBH como ayuda en la preservación cardíaca durante la radioterapia se basa en la observación de que, durante la inspiración, el aplanamiento del diafragma y el inflado de los pulmones alejan el corazón de la pared torácica.2 Si bien el beneficio cardíaco de la DIBH es más significativo en la radioterapia de la mama en el lado izquierdo, la DIBH aún puede ser ventajosa para las pacientes que reciben tratamiento en la mama derecha, ya que la técnica muestra una menor exposición pulmonar durante la irradiación de la cadena mamaria interna.2
Durante el tratamiento con radioterapia, el posicionamiento y la alineación de la paciente pueden lograrse utilizando diferentes herramientas, como las marcas de tatuajes subcutáneos permanentes, sistemas de seguimiento óptico y sensores magnéticos. Dado que las marcas de tatuajes están asociadas a un impacto psicosocial significativo en las supervivientes de cáncer de mama,3 los proveedores de salud se están decantando de forma significativa por alternativas sin tatuajes.
El impacto psicosocial de los tatuajes en las supervivientes de cáncer de mama
En un período en el que las pacientes con cáncer de mama frecuentemente reportan sentirse vulnerables, impotentes y deshumanizadas,4 las marcas de tatuajes permanentes como parte del tratamiento de radioterapia pueden suponer una carga emocional adicional.3,4
Las investigaciones sobre el impacto de las marcas de tatuajes en pacientes con cáncer de mama sometidas a radioterapia mostraron que el 70% veía negativamente estas modificaciones corporales involuntarias, mientras que el 78% habría optado por un tratamiento sin tatuajes si hubiese tenido la opción.5 Además, la puntuación sobre la imagen corporal fue superior en aquellas pacientes que no fueron sometidas a marcas permanentes en el tratamiento.5 Una publicación reportó que las mujeres sentían que "los tatuajes agravaron el proceso de lidiar con los importantes cambios físicos en el pecho y el cuerpo surgidos del diagnóstico y tratamiento", con las marcas actuando como un recordatorio permanente de su batalla contra el cáncer. 6
Además de los efectos perjudiciales en el bienestar emocional de las supervivientes del cáncer, las marcas de tatuajes presentan limitaciones en cuanto a la precisión, ya que se colocan sobre una superficie elástica y sujeta a cambios orgánicos, en particular durante el curso de la radiación.6 En cambio, los sistemas basados en la verificación de la posición del paciente mediante imágenes de toda la superficie de la piel, como la radioterapia guiada por superficie (SGRT), se pueden utilizar para colocar a la paciente con precisión y de forma exitosa, así como para monitorizar y compensar sus movimientos.3,6
A medida que en radioterapia se acepta cada vez más el posicionamiento de la paciente sin tatuajes, los proveedores de salud deben ser conscientes del impacto que el tratamiento en sí, y no solo el diagnóstico inicial de la enfermedad, puede causar en las pacientes con cáncer de mama. Las estrategias para minimizar el trauma emocional y psicosocial mientras que se recibe un tratamiento de radioterapia, sin comprometer la seguridad y eficacia clínicas, están disponibles y deben utilizarse de manera adecuada.
Referencias
- Latty D, et al. J Med Radiat Sci. 2015;62(1):74-81. [https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4364809/]
- Bergom C, et al. Front Oncol. 2018;8. [https://www.frontiersin.org/articles/10.3389/fonc.2018.00087/full]3
- Freislederer P, et al. Radiat Oncol. 2020;15:187.
[https://ro-journal.biomedcentral.com/articles/10.1186/s13014-020-01629-w] - Probst H, et al. Radiography (Lond). 2021;27(2):352-359
[https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8063584/] - VisionRT. Breast Journal publishes impact of tattoos on radiation therapy patients. 2019. Available at: https://www.visionrt.com/the-breast-journal-publishes-impact-of-tattoos-on-radiation-therapy-patients/. (Último acceso en junio 2022).
- Stanley DN, et al. J Appl Clin Med Phys. 2017;18(6):58-61.[https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5689923/#acm212183-bib-0005]
- Simonetto C, et al. Radiother Oncol. 2019;131:202–7.
https://www.thegreenjournal.com/article/S0167-8140(18)33423-6/fulltext